2016/12/5より九州の病院では初めてLeicaの最新鋭・最上位機種の脊椎顕微鏡Leica M530 OH6を導入いたしました。脊椎手術は職人技的な高度な技術が必要です。
匠の技を持つ優れた職人が道具にとてもこだわる様に、我々脊椎外科医も手術中自分の目になる顕微鏡を購入するにあたって1年以上の時間をかけて選定いたしました。
今までに増して患者様に安全な手術を心掛けていきたいと思います。
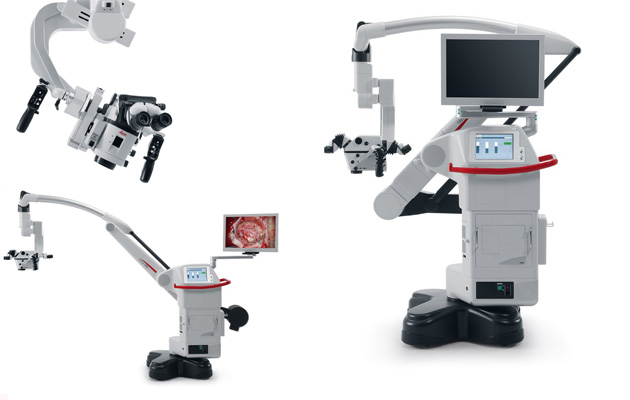 Leica M530 OH6 外観
Leica M530 OH6 外観
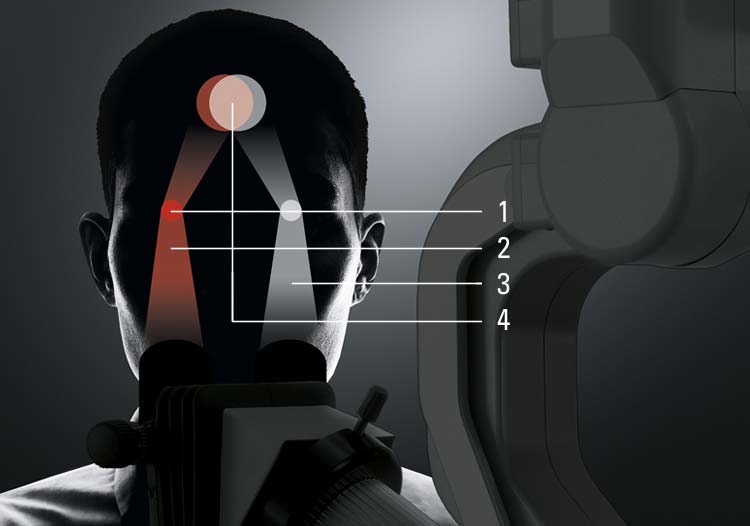 Fusion opitics イメージ図
Fusion opitics イメージ図
術者は最高の結果を出すことに対してフォーカスし続ける必要があります。また、手術中の一瞬一瞬に起こることに対しても集中しなくてはなりません。ライカ M530 OH6 は、術者がフォーカスし続けられるように設計されました。この顕微鏡は、高い解像度と深い焦点深度を両立させるライカ独自の技術FusionOpticsを使って、観察環境を提供します。加えて、研究を重ねられた人間工学設計により、快適なポジションで作業することができます。身体的に注意がそらされることが少なくなるため、目の前の重要な作業に集中し続けることができます。
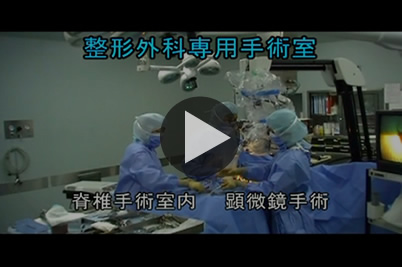
メーカー動画をご覧いただけます。顕微鏡手術の特徴として、術者と助手(ドクター同志)が対面に向かい合い、共有した視野で同時に手術操作可能な点があります。
手術中に、神剥剥離操作、血管止血操作、黄色靭帯、ヘルニア摘出操作などが必要になります。
そのため、吸引管、電気メス、マイクロメス、神経剥離器具などを複数同時使用します。
顕微鏡手術では、4つの手(左右の手 術者・助手)で最大4つの器具を同時(図1.2)に挿入・操作可能です。安全な手術を成し遂げるために最大の利点と考えます。
脊椎内視鏡手術(MED)が通常、術者が単独でおこなう手術(2つの手)との大きな違いです。
皮膚切開,筋ダメージなどは、内視鏡手術は顕微鏡手術より、さらに低侵襲です。しかしながら、硬膜損傷、脊髄・神経根損傷などの神経損傷の危険性は、顕微鏡手術の方が内視鏡手術より少なく、最も安全な手技だと考えています。また顕微鏡の方が手術時間はより短時間となります。
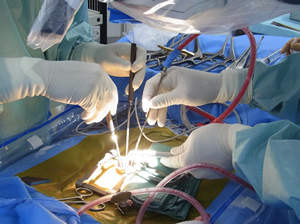
図1
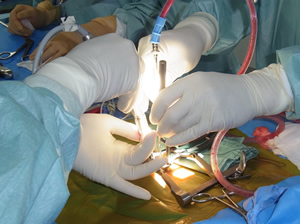
図2
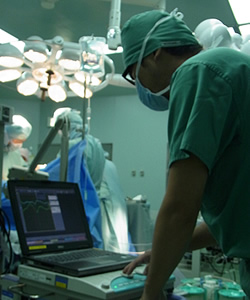
当院では2012年6月より神経機能モニタリング装置(日本光電)を導入し、術後の神経症状の悪化を予防する(手術中に運動や感覚といった神経機能が障害されていないかどうかの確認)目的で、術中に神経機能モニタリング検査をおこなっています。
術中の波形の変化・遅延などを観察し術中操作の安全性をより高めています。手術中に異常をきたした場合、手術操作の一時中断やステロイド薬の点滴などで対応します。
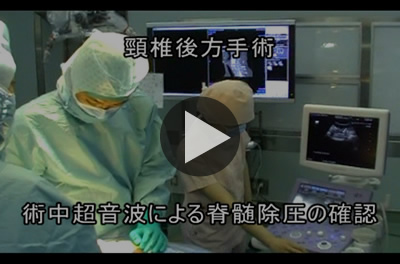
頸椎後方手術、神経腫瘍手術などには、術中に無侵襲である超音波エコーをおこなっています。脊髄の復元・除圧の確認、硬膜切開前に神経腫瘍の位置確認など有用性が高いと考えられます。
骨・関節組織は細菌感染に弱い組織です。世界中のどの病院も、術後感染を100%防ぐ事は出来ません。
そのため様々な方法で、術後感染確率を下げる努力が続けられています。
術前の患者様の状態にも左右されます。術前の喫煙(危険率2倍)、肥満、糖尿病のコントロール不良(血糖180以上 危険率2倍)、低栄養(アルブミン2.5以下)は感染率を増加させます。術前に、禁煙(2~3週間前)、糖尿病のコントロール、蛋白補正等が必要です。
当院では整形外科専用手術室2室があり、他科の手術が行われる事はありません。清潔度が最も大切な整形外科手術では、感染症対策を特に念入りにおこなっています。
手術前日からの手術切開部の薬浴(ヒビテン浴)、術前日、当日のシャワー浴、手術室の落下菌対策、術中の小まめな洗浄、抗生剤点滴時間(開始直前、その後2~3時間毎)の工夫、創部の閉鎖ドレッシング剤の使用、吸引ドレーンの工夫などによって、感染率を下げています。
インプラントの使用(固定術)は感染率を上昇させます。支持組織を温存した手術(除圧術)の比率を上げる事も感染率の低下につながります。
手術時間が3時間以上(危険率1.3倍)となると感染率が高くなりますので、安全で正確な手術を心掛けながら、手術時間の短縮を目指して日夜努力しております。
単純レントゲン撮影、動態撮影、MRI検査、CT検査、脊髄造影検査、椎間板造影検査、神経根造影検査、脊髄造影後CT、椎間板造影後CTなど様々な検査があり、患者様に必要な検査を外来・入院でおこないます。症状と画像結果を総合的に検討します。痛みの原因部位(責任病巣)の手術は当然必要ですが、将来発症する可能性が高い部位の予防的手術を同時におこなうかどうかも検討が必要な場合もあります。
主治医は、術前に詳細に画像を計測し、手術プランを作成します。棘突起の深さ、椎弓や椎間関節の形態、黄色靭帯の付着部の位置・厚さ・石灰化の有無などです。またヘルニアと神経(神経根)との位置関係を綿密に調べます。 骨切除幅(ミリ単位)や切削方向、深さ、椎弓根スクリューの挿入ポイント、方向など術前シミュレーションをおこなっています。
※手術の安全性、迅速性に関してはこのシミュレーションに係っていると言っても過言でないです。
我々は全ての症例に関して、精密なシミュレーション図を作成しています。
多くの脊椎、脊髄手術は、身体支持組織(骨、筋肉、靭帯など)を極力残すため骨をミリ単位で切削、神経の圧迫を解除する事が目的となります。その際、神経の損傷を起こさないように細心の注意が必要です。
神経圧迫の主因は、黄色靭帯や椎間板ヘルニア、骨化した靭帯(後縦靭帯骨化症、黄色靭帯骨化症)または脊柱管内に発生した嚢腫(のうしゅ)、神経腫瘍であったりします。
手術では各種様々な器械を使用します。
脊椎用顕微鏡(ドイツ製)やエアートーム(骨を削る器械)などです。市販用器械(国内外)を借用し、デモンストレーションをおこないます。1~2ヶ月以上かけて、細かく吟味して器械の購入を検討します。
多くの医療器械は皆様が想像されている以上に高価です!脊椎顕微鏡に至っては数千万円以上いたします!
それらの器械を使用しながら、何百、千回の手術を経験すると、器具がまるで身体の一部のような感覚になっていきます。器械が摩耗したり耐用年数が終わって破棄する時、難手術に一緒に挑む“戦友”として「お疲れ様」と言いたくなることさえあります。
市販されている器械では今一つ使い勝手が悪いことがあります。当院の場合、脊椎の骨切除量がとても少ないので、通常の器具では大きすぎたり、長さ、幅などが微妙に合わず、手術中の操作が困難な場合があります。そのような場合、オリジナルで器械を設計し、特別注文で作成(図3.4)しています。神経剥離や牽引操作で使用するオリジナルの神経根鉤、神経スパーテルはとても使いやすく手術の安全性を高めています。

図3

図4
※実はこの特別注文の器械、なんと学会でも発表をしています。
脊椎施設(病院)のマニアな先生方からちょっとした反響を得ました。
脊椎の手術は究極の匠の世界だと思います。大工や工芸家の匠の方々が道具にこだわる様に、我々も手術器械には相当こだわっています。
しかし、病院からすると、これらの特注器械は脅威です。何しろ非常に高価ですので・・・・